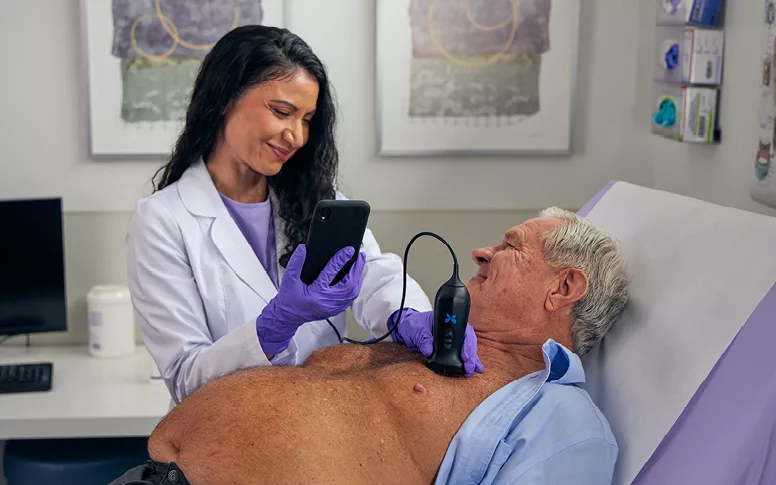
La médecine générale repose historiquement sur un examen clinique complet et raisonné. Avec l’évolution vers une médecine coordonnée et centrée sur le patient, le médecin généraliste adopte aujourd’hui une approche globale, intégrant des outils pour un diagnostic immédiat.
Dans ce contexte, l’échographie clinique s’impose progressivement comme un prolongement naturel de l’examen physique, permettant d’améliorer la précision du diagnostic et d’optimiser la prise en charge dès la consultation.
Définition et cadre conceptuel
L’échographie clinique ciblée (ECC), également appelée échoscopie ou POCUS (Point-Of-Care Ultrasound), correspond à une échographie réalisée par le médecin lui-même, au cabinet ou au domicile du patient, et intégrée en temps réel au raisonnement clinique.
Cette pratique permet de réduire l’incertitude clinique, accélérer l’orientation décisionnelle et rechercher des signes d’alertes ou l’absence de ces derniers. En d’autres termes, elle permet de répondre à des questions cliniques ciblées et guider le diagnostic ainsi que les décisions thérapeutiques.
L’objectif n’est pas l’exploration exhaustive, mais bien l’obtention d’un diagnostic ou d’une réponse décisionnelle rapide.
Cette pratique se distingue de l’échographie conventionnelle avec la rédaction d’un compte rendu. Elle répond à une question stratégique (ex. présence/absence d’épanchement, dilatation des voies urinaires).
Ainsi, l’ECC permet :
- de réduire l’incertitude diagnostique,
- d’accélérer l’orientation décisionnelle,
- d’identifier des signes d’alerte ou de les exclure rapidement.
Elle s’inscrit pleinement dans une logique d’aide à la décision, et non de substitution à l’imagerie spécialisée.
Indications pour l'échographie clinique
1. Pathologie abdominale et urinaire
D’après l’American Academy of Family Physicien (AAFP)¹, l’ECC abdominale et réno-vésicale constitue un champ d’application majeur en soins primaires.
Elle permet notamment :
- l’identification de calculs vésiculaires,
- la reconnaissance de signes en faveur d’une cholécystite,
- la mesure de la voie biliaire principale afin de détecter une dilatation (notamment dans un contexte d’angiocholite),
- la recherche d’ascite,
- la détection d’un épanchement intra-abdominal en contexte septique ou traumatique.
Concernant l’appareil urinaire, les indications de base incluent :
- la détection d’une dilatation des cavités pyélocalicielles,
- la mesure du volume vésical pour diagnostiquer un globe urinaire.
En pratique, l’ECC doit être réalisée en première intention devant une douleur abdominale. Le recours au scanner doit être envisagé uniquement en cas d’examen non contributif ou négatif.
2. Évaluation thoracique et cardiaque
Chez un patient présentant une dyspnée ou une instabilité hémodynamique, l’ECC permet d’identifier rapidement :
- un épanchement pleural,
- un pneumothorax,
- des signes de dysfonction ventriculaire.
Elle apporte ainsi une évaluation immédiate de l’état physiologique du patient et oriente la prise en charge.
3. Pathologie vasculaire
a) Suspicion de thrombose veineuse profonde (TVP)
L’échographie veineuse compressive permet de rechercher une non-compressibilité veineuse au niveau fémoral et poplité. En effet, environ 90 %² des thromboses veineuses profondes proximales impliquent les veines fémorales ou poplitées.
Deux approches peuvent être distinguées :
- technique des quatre points (patients à bas risque),
- exploration étendue entre veine fémorale et poplitée (patients à haut risque).
En médecine générale, cette approche permet :
- de réduire l’incertitude diagnostique en cas de score de probabilité intermédiaire,
- d’orienter rapidement vers une confirmation spécialisée ou une prise en charge urgente.
b) Anévrysme de l’aorte abdominale (AAA)
Chez un patient âgé présentant des douleurs abdominales ou lombaires atypiques, ou dans un contexte de dépistage ciblé, l’ECC permet la mesure du diamètre aortique et la détection d’une dilatation significative.
La Haute Autorité de Santé recommande un dépistage chez les patients âgés entre 65 et 75 ans³. La sensibilité de l’ECC pour le dépistage des AAA est estimée entre 94 % et 99 %, avec une réduction potentielle de la mortalité de 20 à 60 % selon certaines études⁴.
4. Pathologie musculo-squelettique
L’ECC ostéoarticulaire est particulièrement utile pour :
- détecter des épanchements articulaires,
- diagnostiquer des bursites (notamment de l’épaule),
- identifier des ruptures tendineuses,
- diagnostiquer des tendinopathies,
- rechercher des fractures des os longs (interruption corticale associée à un hématome),
- détecter des corps étrangers superficiels.
Elle permet également de guider des gestes tels que les ponctions ou infiltrations.
5. Pathologie pulmonaire infectieuse
Chez un patient fébrile avec toux ou dyspnée, l’ECC permet :
- la détection de condensations périphériques compatibles avec une pneumonie,
- la visualisation de lignes B évocatrices d’un syndrome interstitiel.
Elle constitue un outil particulièrement pertinent en cas d’accès limité à la radiographie.
6. Échographie gynécologique et obstétricale
L’échographie obstétricale spécialisée reste du domaine de l’expert.
Cependant, selon l’AAFP, l’ECC peut permettre en soins primaires :
- de confirmer une grossesse intra-utérine avec activité cardiaque fœtale,
- d’orienter rapidement vers le diagnostic de grossesse extra-utérine (notamment par la recherche d’un épanchement intra-abdominal),
- d’évaluer la position placentaire et la quantité de liquide amniotique dans certains contextes,
- de présenter le fœtus.
Données probantes et impact de l'échographie clinique
Une revue systématique de la littérature indique que les généralistes, avec un niveau de probabilité pré-test correct, peuvent utiliser le POCUS de manière sûre dans divers contextes cliniques pour améliorer la qualité des soins.
Dans une étude observationnelle⁵ en médecine générale (574 patients), l’utilisation de l’ECC montre une influence significative dans le processus, le diagnostic et le choix des plans thérapeutiques :
- un changement du diagnostic principal dans 49,4% des consultations,
- un changement du plan de prise en charge dans 50,9%,
- une réduction des intentions d’orientation vers le secondaire de 49,2% à 25,6%,
- un changement de traitement dans 26,5%.
L’utilisation de l’échographie clinique en soins primaires permet donc d’ajuster efficacement le diagnostic, le plan de prise en charge et le traitement des patients. Elle réduit le recours aux consultations spécialisées, soulageant ainsi les spécialistes qui ne voient plus que les patients présentant un réel besoin.
Pour le patient, ce changement se traduit par un accès plus rapide à un diagnostic fiable, et une diminution du recours répétitif aux consultations, puisque les décisions sont prises de manière plus précise dès le départ.
Intégration à la pratique quotidienne
L’intégration du POCUS en soins primaires repose sur une planification structurée articulée autour de quatre dimensions : organisationnelle, formative, qualitative et décisionnelle.
1. Organisation et cadre pratique
L’implémentation nécessite :
- l’acquisition d’un appareil adapté à l’environnement de consultation,
- une formation théorique et pratique préalable,
- l’utilisation de protocoles standardisés pour garantir reproductibilité et sécurité,
- l’intégration d’un circuit simple de traçabilité (mention dans le dossier médical, sauvegarde si nécessaire, compte rendu synthétique).
Les progrès technologiques (échographes ultraportables, interfaces simplifiées, démarrage rapide) ont considérablement réduit les barrières et rendent aujourd’hui possible une utilisation directement au cabinet, sans infrastructure lourde.
Toutefois, l’intégration réussie repose avant tout sur la définition claire de l’indication : une question clinique précise, dans un temps maîtrisé, avec un impact décisionnel attendu.
2. Impact sur le temps de consultation
En pratique, l’échographie clinique reste compatible avec l’exercice de médecine générale si elle est :
- ciblée,
- protocolisée,
- limitée à une à trois questions cliniques.
Un examen POCUS structuré dure généralement quelques minutes. La principale difficulté consiste à ne pas dériver vers une échographie exhaustive qui est incompatible avec le temps de consultation, l’organisation du cabinet et le modèle économique de la médecine générale.
L’ECC doit rester un prolongement de l’examen clinique, non un examen d’imagerie substitutif.
TEMPS D’EXAMEN PAR ORGANE

Survolez un point
Échographie clinique ciblée d’après Andersen et coll⁶
3. Comment choisir son échographe ?
Le choix du matériel doit être guidé par l’activité clinique et non par la seule dimension technologique.
Deux éléments sont déterminants :
Le type de sonde
- sonde convexe : abdomen, aorte, voies urinaires.
- sonde linéaire : vasculaire superficiel, musculo-squelettique, tissus mous.
Les critères pratiques :
- simplicité d’utilisation.
- démarrage rapide.
- procédure de nettoyage compatible avec le rythme de consultation.
- système de traçabilité (archivage d’images si nécessaire).
La performance diagnostique dépend davantage de la pertinence clinique et de la formation que de la sophistication de l’appareil.
Formation et compétences
Des revues systématiques mettent en évidence que l’acquisition de compétences de base en POCUS peut être obtenue au terme d’un programme de formation structuré, incluant des modules pratiques et théoriques. L’aptitude à réaliser et interpréter des examens ciblés dépend de la durée et de l’intensité de l’entraînement.
Des initiatives éducatives, notamment universitaires, ont intégré l’échographie clinique dans les cursus de formation, soulignant la nécessité d’une acquisition de compétences dès les premières années d’exercice.
L’adoption en soins primaires demeure limitée à ce jour malgré la reconnaissance de ses bénéfices potentiels, soulignant des défis liés à la formation, au temps de consultation et à l’intégration des appareils dans les pratiques quotidiennes.
Cotation en médecine générale
La valorisation de l’échographie clinique en médecine générale repose sur la capacité à associer l’examen à un acte codifiable dans la nomenclature des actes médicaux (CCAM), lorsque l’examen correspond à un acte standardisé d’échographie. Cette cotation nécessite une justification clinique documentée et un compte rendu structuré intégrés au dossier médical.
L’absence d’indication codifiée spécifique au POCUS ciblé en MG est un sujet de débat, mais des positions récentes de sociétés savantes encouragent la structuration de ce domaine pour améliorer la reconnaissance et la facturation de ces actes dans un cadre réglementaire approprié.
Toutefois, voici deux cotations susceptibles d’être utilisées :
- échographie simple au lit du malade rémunérée 37,80 €,
- échographie Doppler au lit du malade rémunérée 69,93 €.
Conclusion
L’échographie clinique ciblée (ECC ou POCUS) constitue un outil de diagnostic complémentaire pour l’examen clinique traditionnel en médecine générale. Lorsqu’elle est utilisée de manière ciblée et intégrée au raisonnement clinique, elle peut améliorer la précision diagnostique, accélérer la prise en charge et optimiser l’utilisation des ressources. Une adoption plus large nécessite une formation structurée, un cadre d’assurance qualité et une reconnaissance codifiée de l’acte dans la pratique quotidienne.
Références clés
1.American Academy of Family Physicians. Recommended curriculum for family medicine residents; Point of care ultrasound. https://www.aafp.org/dam/AAFP/documents/medical_education_residency/program_directors/Reprint290D_POCUS.pdf
2.Andersen CA, Brodersen J, et al. Use and impact of point-of-care ultrasonography in general practice: a prospective observational study. BMJ Open. 2020 ; 10. Disponible sur : https://pmc.ncbi.nlm.nih.gov/articles/PMC7500300/
3.HAS. Pertinence de la mise en place d’un programme de dépistage des anévrismes de l’aorte abdominale (AAA) en France. 2012. https://www.has-sante.fr/jcms/c_1358519/fr/pertinence-de-la-mise-en-place-d-un-programme-de-depistage-des-anevrismes-de-l-aorte-abdominale-en-france
4.Gibbons RC, Singh G, Donuru A, et coll. Abdominal aneurysm aortic imaging. In : StatPearls. [Internet]. Treasure Island (FL), StatPearls Publishing, 2023. https://www.statpearls.com/point-of-care/30743
5.Douketis JD. Thrombose veineuse profonde. Manuel MSD, version professionnelle [en ligne]. Révisé décembre 2023, modifié janvier 2024. Disponible sur : https://www.msdmanuals.com/fr/professional/troubles-cardiovasculaires/troubles-veineux-p%C3%A9riph%C3%A9riques/thrombose-veineuse-profonde
6.Anderson CA, HoldenS, Vela J et coll. Point-of-care ultrasound in general practice : a systematic review. Ann Fam Med, 2019; 17 : 61-9.
Sorensen B, Hunskaar S. Point-of-care ultrasound in primary care: a systematic review of generalist-performed point-of-care ultrasound in unselected populations. The Ultrasound Journal. 2019 ; 11 : 31. Disponible sur : https://pubmed.ncbi.nlm.nih.gov/31749019/
Andersen CA, Holden S, Vela J, Rathleff MS, Jensen MB. Point-of-care ultrasound in general practice: a systematic review. Annals of Family Medicine. 2019 ; 17. Disponible sur : https://pubmed.ncbi.nlm.nih.gov/30670398/
Point-of-care ultrasound in general practice: systematic review. Annals of Family Medicine. Article de synthèse. Disponible sur : https://pmc.ncbi.nlm.nih.gov/articles/PMC6342599/
WONCA Europe. Position de WONCA Europe sur l’échographie clinique ciblée en soins primaires. Document de positionnement. Disponible sur : https://www.larevuedupraticien.fr/article/echographie-clinique-ciblee